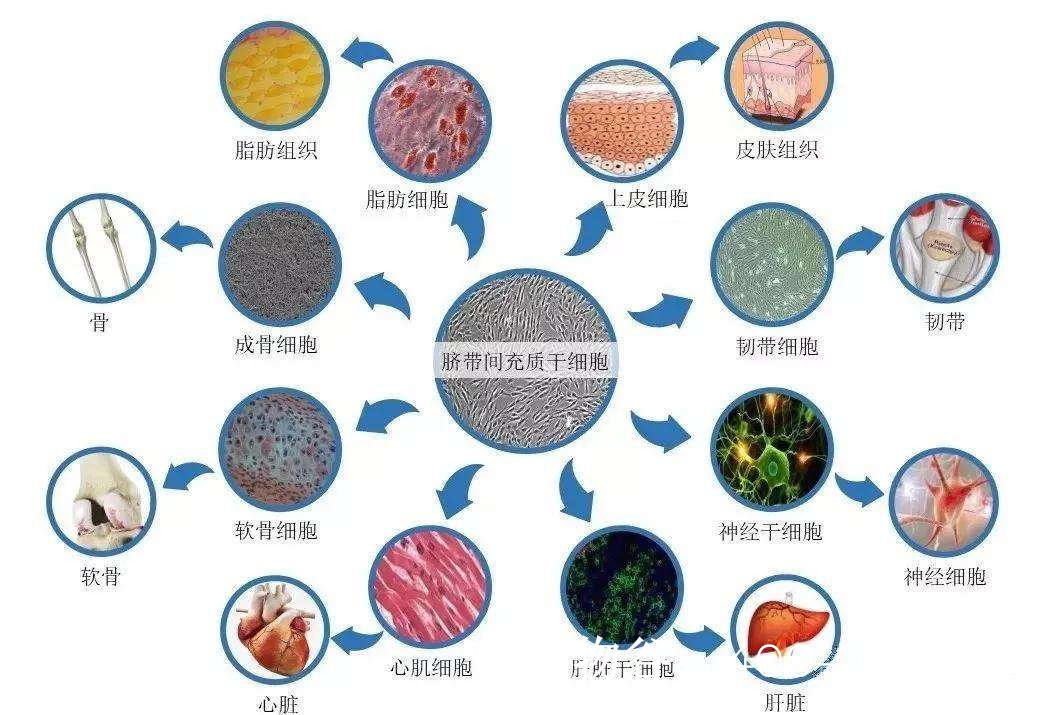
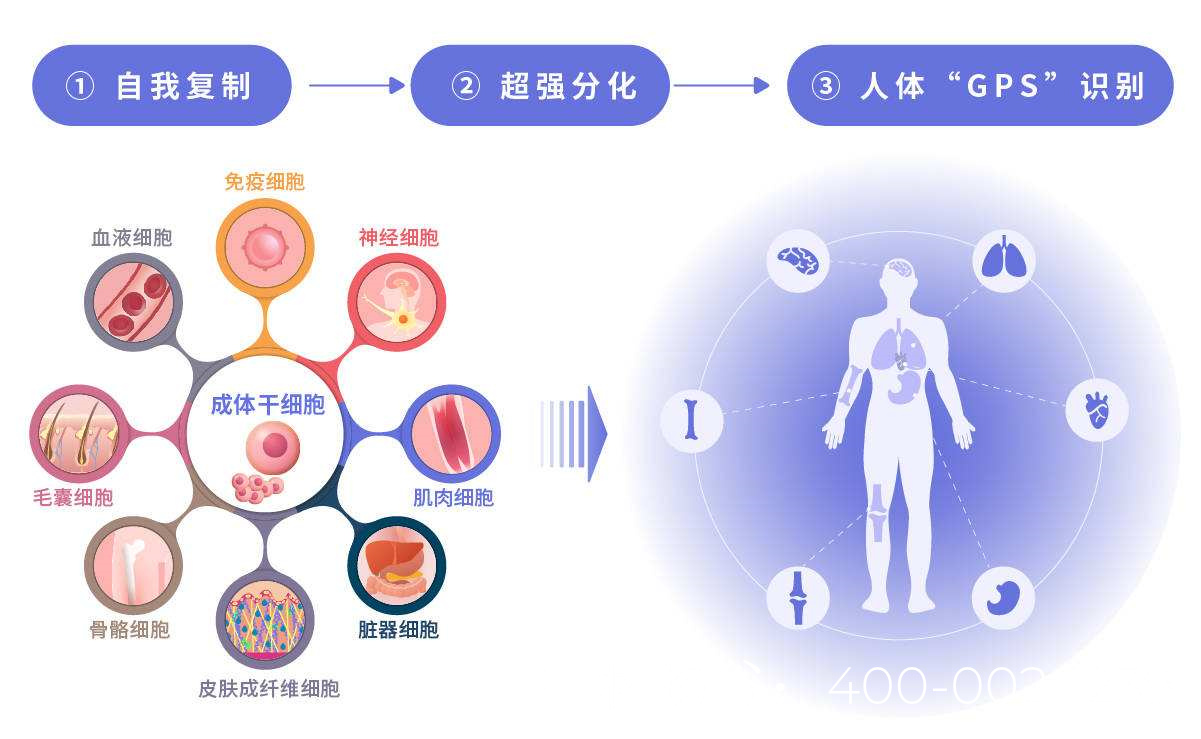
胚胎干细胞治疗男性无精症
男性无精症(非梗阻性无精症,NOA)是导致男性不育的重要原因之一,约占不育男性的10%-15%。传统治疗方法如激素疗法或显微取精术(micro-TESE)效果有限,而近年来,胚胎干细胞(Embryonic Stem Cells, ESCs)技术的发展为无精症的治疗带来了新的希望。本文将探讨胚胎干细胞在治疗男性无精症中的研究进展、潜在机制及未来发展方向。
男性无精症的病理机制
无精症可分为梗阻性(OA)和非梗阻性(NOA)两类,其中NOA更为棘手,主要由于睾丸生精功能障碍导致。可能的病因包括:
遗传因素:如Y染色体微缺失(AZFa、AZFb、AZFc区域缺失)、克氏综合征(47,XXY)等。
内分泌异常:如低促性腺激素性性腺功能减退(HH)。
环境因素:如辐射、化疗、毒素暴露等。
睾丸发育异常:如隐睾症或睾丸萎缩。
传统治疗手段(如FSH/HCG激素疗法)仅对部分患者有效,而显微取精术的成功率仅约30%-50%。因此,干细胞疗法成为研究热点。
胚胎干细胞的优势
胚胎干细胞(ESCs)具有以下特性,使其成为治疗无精症的潜在工具:
多能性:可分化为任何细胞类型,包括生殖细胞。
自我更新能力:可在体外长期培养并保持未分化状态。
定向分化潜力:通过特定诱导条件,可使其向精原干细胞(SSCs)或精子样细胞分化。
研究进展
1. 胚胎干细胞向生殖细胞的定向分化
多项研究表明,ESCs在体外可被诱导分化为原始生殖细胞(PGCs)甚至精子样细胞。例如:
Hayashi等人(2011)成功将小鼠ESCs分化为功能性精子,并通过卵胞浆内单精子注射(ICSI)获得健康后代。
Zhou等人(2016)利用人类ESCs在3D培养体系中生成类精子细胞,尽管功能尚未完全成熟。
2. 睾丸微环境重建
ESCs不仅可分化为生殖细胞,还可能通过旁分泌作用修复受损的睾丸支持细胞(Sertoli细胞)和间质细胞(Leydig细胞),改善生精微环境。例如:
移植实验:将ESCs或其衍生的生殖前体细胞移植至无精症模型小鼠睾丸内,可观察到部分生精功能恢复。
3. 基因编辑技术的结合
CRISPR-Cas9等基因编辑技术可纠正导致无精症的遗传缺陷(如AZF缺失),再结合ESCs移植,可能实现更精准的治疗。
未来发展方向
诱导多能干细胞(iPSCs)的应用:患者自体iPSCs可避免伦理和免疫排斥问题,是更可行的替代方案。
类器官技术:睾丸类器官培养体系可能更精准模拟生精过程。
临床转化:需进一步优化分化方案,并进行严格的动物实验和临床试验验证安全性。
结论
胚胎干细胞为男性无精症的治疗提供了革命性的思路,但随着技术的进步和伦理规范的完善,未来可能成为临床治疗的重要手段。结合基因编辑、组织工程等新兴技术,无精症患者有望获得更有效的生育解决方案。