患了无精症干细胞怎么治疗
无精症是男性不育的主要原因之一,指精液中完全无精子,可分为梗阻性无精症(OA)和非梗阻性无精症(NOA)。传统治疗手段如手术取精(如睾丸穿刺或显微取精)或辅助生殖技术(如试管婴儿)虽有一定效果,但对部分患者,尤其是NOA患者效果有限。近年来,干细胞治疗为无精症患者带来了新的希望,但仍处于研究阶段。
一、干细胞治疗无精症的原理
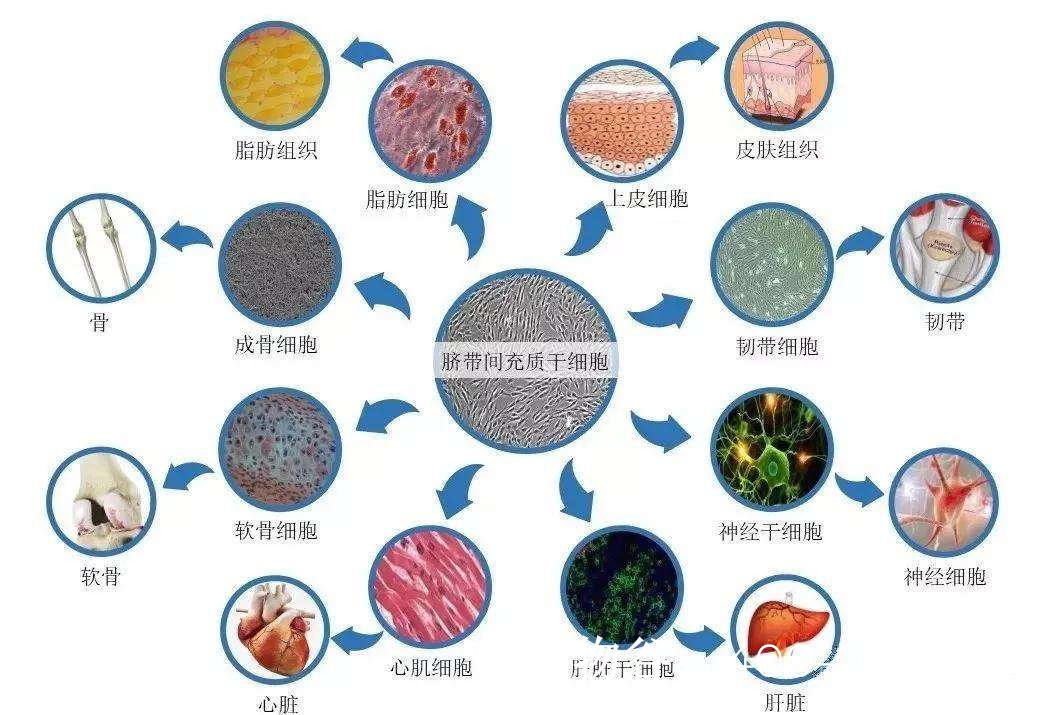
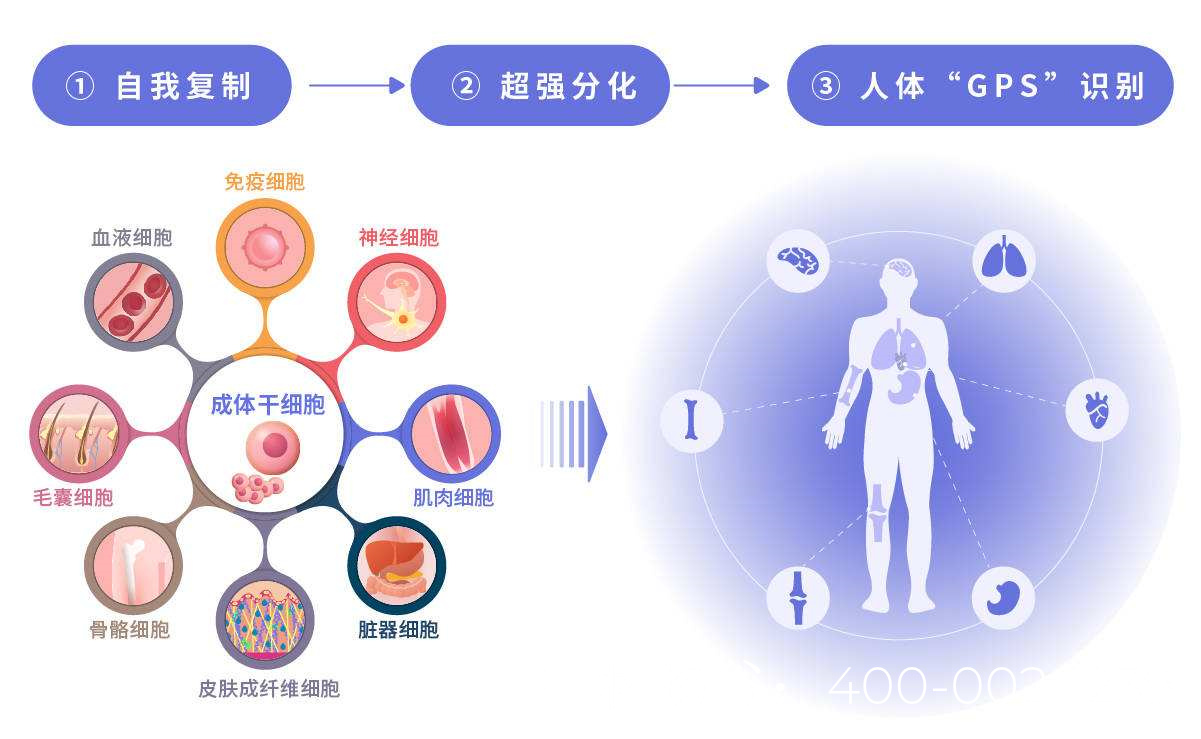
干细胞是一类具有自我更新和分化潜能的细胞,理论上可分化为任何类型的细胞,包括生殖细胞。治疗无精症的核心思路是通过干细胞修复或重建受损的生精微环境,甚至直接诱导干细胞分化为精子。目前研究较多的干细胞类型包括:
胚胎干细胞(ESCs)和诱导多能干细胞(iPSCs)
这些干细胞可在体外定向分化为原始生殖细胞(PGCs),并进一步发育为精子样细胞。2016年,日本科学家成功将小鼠iPSCs分化为功能性精子,并诞生健康后代,但人类研究尚未达到相同水平。
间充质干细胞(MSCs)
来源于骨髓、脂肪或脐带的MSCs可通过分泌生长因子(如GDNF、FGF2)改善睾丸微环境,促进残留生精细胞的修复。部分动物实验显示,MSCs移植后可恢复部分生精功能。
睾丸来源的干细胞(SSCs)
精原干细胞(SSCs)是精子发生的前体细胞。对于因化疗或放疗导致生精障碍的患者,体外扩增自体SSCs并回移植可能恢复生精能力。
二、当前研究进展
动物实验成功案例
小鼠模型中,科学家已实现ESCs或iPSCs分化为精子并成功受精。
在灵长类动物中,干细胞衍生的精子样细胞可完成减数分裂,但受精能力尚未证实。
人类研究的挑战
分化效率低:人类精子发生过程复杂,体外诱导难以完全模拟体内环境。
安全性问题:干细胞移植可能形成畸胎瘤或基因突变,需严格调控分化路径。
伦理限制:涉及胚胎干细胞或生殖细胞基因编辑的研究面临伦理争议。
三、临床应用的前景与障碍
目前,干细胞治疗无精症尚未进入大规模临床阶段,但已有初步探索:
临床试验:中国和美国的少数研究团队尝试用MSCs改善睾丸功能,部分患者精液中出现少量精子,但效果不稳定。
基因编辑辅助:结合CRISPR技术修复生精相关基因(如AZF区域缺失),可能提升干细胞疗法的针对性。
四、患者该如何看待?
对于无精症患者,现阶段建议:
优先选择现有疗法:如显微取精(mTESE)结合ICSI(卵胞浆内单精子注射),部分NOA患者仍可获取少量精子。
关注临床研究:符合条件的患者可参与正规机构的干细胞治疗试验,但需谨慎评估风险。
保持理性期待:干细胞治疗可能在未来5-10年取得突破,但短期内无法替代传统手段。
结语
干细胞为无精症治疗开辟了新途径,但其临床应用仍需攻克技术、安全和伦理壁垒。随着再生医学的发展,这一领域或将成为男性不育的终极解决方案之一。患者应保持希望,同时依托专业医疗团队制定个性化方案。