干细胞治疗男性没有精子怎么回事?
近年来,干细胞技术在医学领域的应用取得了显著进展,尤其是在生殖医学方面,干细胞治疗为一些难治性不育症带来了新的希望。其中,男性无精子症(Non-Obstructive Azoospermia, NOA)是一种严重的生育障碍,传统治疗方法效果有限,而干细胞疗法可能成为未来的突破方向。本文将探讨干细胞治疗男性无精子症的原理、研究进展及面临的挑战。
一、男性无精子症的原因
无精子症是指精液中完全无精子,可分为梗阻性无精子症(OA)和非梗阻性无精子症(NOA)。NOA患者的睾丸生精功能受损,无法正常产生精子,常见原因包括:
遗传因素(如克氏综合征、Y染色体微缺失)
内分泌异常(如低促性腺激素性性腺功能减退)
睾丸损伤(如化疗、放疗、外伤)
隐睾或睾丸发育不良
特发性原因(原因不明)
传统治疗方法(如激素治疗、显微镜下睾丸取精术)对部分患者有效,但对于严重生精障碍者仍束手无策,而干细胞治疗可能提供新的解决方案。
二、干细胞治疗无精子症的原理
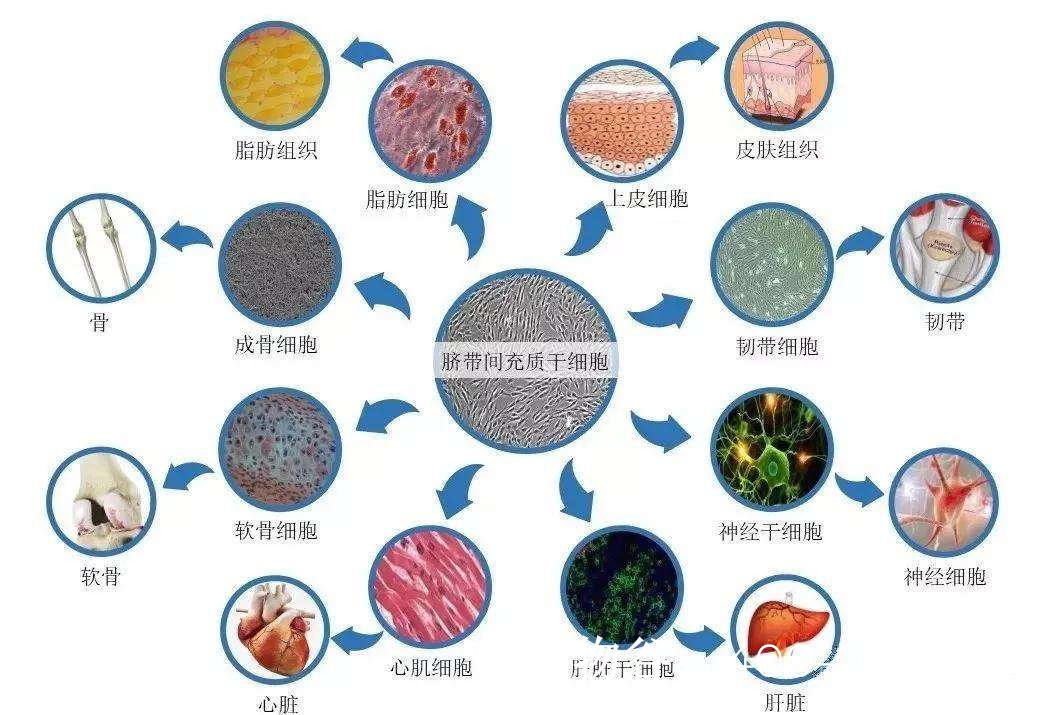
干细胞具有自我更新和分化潜能,理论上可以分化为精原干细胞(Spermatogonial Stem Cells, SSCs),进而发育为成熟精子。目前研究主要聚焦于以下几种干细胞:
精原干细胞(SSCs)
从患者睾丸中提取SSCs,体外扩增后回输,可能恢复生精功能。
动物实验已证明其可行性,但人类临床应用仍处于早期阶段。
间充质干细胞(MSCs)
来源于骨髓、脂肪或脐带,具有抗炎和修复组织的能力。
可能通过改善睾丸微环境促进精子发生。
诱导多能干细胞(iPSCs)
将体细胞(如皮肤细胞)重编程为iPSCs,再分化为精子前体细胞。
2016年,日本科学家成功用小鼠iPSCs培育出功能性精子并繁育后代,但人类研究仍在探索中。
胚胎干细胞(ESCs)
理论上可分化为生殖细胞,但伦理问题限制了其应用。
三、研究进展与临床案例
动物实验成功案例
2019年,中国科学家利用猴子SSCs成功恢复不育猴的生精能力。
2021年,日本团队在小鼠模型中通过iPSCs培育出功能性精子。
人类临床研究
2017年,美国一项研究尝试用骨髓MSCs治疗NOA患者,部分患者精液中出现少量精子。
2023年,中国团队报道了利用自体SSCs移植治疗无精子症的初步成果,但仍需长期观察。
结论
干细胞治疗为男性无精子症带来了革命性希望,尤其是对传统治疗无效的患者。未来几年可能迎来重大突破。科学家需在安全性、有效性和伦理规范之间找到平衡,以推动该技术真正造福不育症患者。